手術しかない腰、膝、股関節をよくする
手術しかないと言われた
腰部脊柱管狭窄症

腰部脊柱管狭窄症
腰椎(ようつい)の脊柱管が狭くなる病態を示すものです。そのなかを通っている神経が圧迫されることにより、腰痛や脚のしびれなどのさまざまな症状が出てきます。
腰部脊柱管狭窄症の原因
生まれつき脊柱管が狭いことが素因になりますが、だからといって必ず症状が出るものではありません。こうした素因に、加齢による変形性腰椎症や腰椎すべり症が加わると、脊柱管の狭窄状態が起こり、神経が圧迫されることになります。
腰部脊柱管狭窄症の症状
特徴的な症状は「間欠性跛行(かんけつせいはこう)」です。間欠性跛行とは、歩き始めはとくに症状が強いわけではないのですが、しばらく歩くと脚が痛くなったり、しびれたり、こわばったりして歩くことができなくなる状態を指します。重症の場合は50mも歩かないうちに症状が強くなって歩けなくなったり、5分程度立つだけでも症状が出たりします。
しゃがんだり座ったりすると症状はすぐになくなり、また歩いたり立ったりできるのが特徴です。これは立つことで構造上、脊柱管がいっそう狭くなり神経を圧迫するためで、体が前かがみになると脊柱管がやや広くなり、神経圧迫は解除されて症状はなくなります。
腰部脊柱管狭窄症の治療
神経を圧迫するような動作や姿勢を避けることです。背中を反らせる姿勢は、脊柱管をより狭くして神経を圧迫するので、脊柱管を少し広くするためには、歩く際に前かがみの姿勢を心がけます。杖やカートを使ったり自転車に乗るなど、日常生活を少し工夫することでかなり症状を軽減できます。
一つは、脊柱起立筋深部筋が脊骨にもたれかかって筋肉の働きをしていないので、それによって背骨の変性にいたり、痛みやしびれを出しているので、深部筋の賦活と脊柱起立筋と骨盤筋群の連携をはかります。
二つ目として、腰椎がすべって、その横の脊柱起立筋の緊張と連携して臀部の緊張が神経を圧迫、痛みとしびれを出しているケースも下肢筋群から骨盤筋群、脊柱起立筋群の神経筋整合を行ないます。
70歳女性
11年前から腰を痛め6年前くらいから腰部脊柱管狭窄症と診断される。左足指が上に上がらなく、ふくらはぎをよくつる。右ひざが痛い、70代女性。医療機関ではステロイド剤を使用していたがホルモンバランスを崩し体調が悪くなり背骨もつぶれてきたので辞める。
腰椎は2番から5番がつぶれていて、特に4番5番で後弯している。前屈制限があり特に後屈は全然できない状態。痛くて寝返りがつらく、歩くとズキズキして長く歩けない。
2週間経った今は前屈、後屈も改善し歩くのも楽になる。
施療は骨盤調整術、動体療法。
70代男性
両下肢が重く、こわばってきて歩けなくなるので整形外科に通院、「腰部脊柱管狭窄症」ということで通っていたが、改善されず当院に来院。
「歩けなくなるのではと不安」と言う事で
当初週3回から2回、1回という具合に施術、少し長く歩けるようになったきたので月2回から1回の施術。
☆歩ける範囲で歩くことは筋肉、身体にとって重要なので、無理しない程度に歩く事を助言。
70歳女性 焼肉店 変形性膝関節症 変形性腰椎症
両下肢のシビレ、むくみ、おもだるい感じ、たまに立っていられなくなるほどの足・腰の痛みで整形外科には通院しているものの、改善されず来院。
歩けないので移動は常に自転車
「何とかして欲しい」と言う事で
当初だいたい毎日施術で3ヶ月、あと3ヶ月は週2・3回の施術で、腰の痛み、下肢の痛み、シビレ改善。しかし立って調理しているので、仕事が終わると、片側の足のむくみ、シビレが出る。
臼蓋形成不全
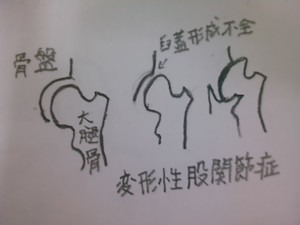
股関節痛できた患者、両臼蓋形成不全で手術はしたくない。医師からは30歳で歩けなくなると言われた。
臼蓋形成不全、変形性股関節症の専門施療。
今60歳代で股関節の痛みはない。子供2人。
変形性股関節症
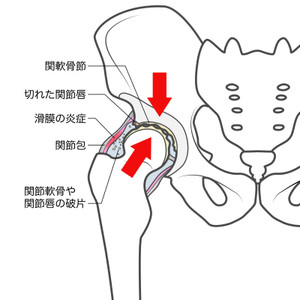
60代女性主婦 両側臼蓋形成不全
運動不足のため室内用自転車こぎをやっていたら腰から膝、両側の痛みに襲われた。
腰は右坐骨神経痛、左は膝痛裏側。
鍼や接骨院、整形外科に行ったが回復が認められず当院に。
原因は自転車のペダルとサドルの高さ位置を標準に合わせた為に股関節から膝に負担がかかったことによると考えられる。股関節に異常がある場合は、サドルに座ったペダルの高さは少し膝が曲がった高さよりより少し曲がった高さの方が股関節から膝に負担がかからないと考えられる。
股関節に異常がある臼蓋形成不全や変形性股関節症で大きくかかわる筋肉として内閉鎖筋がある。この緊張が股関節や膝の痛みに関わってくる。
ここで尾骨が出てくるのだが、尾骨の固着が骨盤底筋の動きを阻害し殿筋や股関節周りの筋肉の動きを阻害している。と臨床からみられる。
尾骨整復術を施すと尾骨固着が解放され尾仙骨関節の動きが改善され、緊張から解放された股関節周りの筋肉が働きだした。それに準じて膝の緊張がとれ、楽になる。
変形性股関節症では、内閉鎖筋と腸腰部構成筋群との反射弓整合が最も重要なことです。
この症状は、股関節に原発型の痛みを出すと言った単純なものではなく、典型的な複合性の痛みを発するのが大きな特徴です。
しかもその出方は、それぞれのステージでかなり異なります。
しかし、いずれの場合も内閉鎖筋と腸腰部との反射弓形成に異変が生じ、どのステージであっても、ときに協調阻害よりの痛みを発してみたり、ときに炎症性の痛みを発してみたり、あるいは筋レベルでの閾値性の痛みや、腱と筋の閾値差の接近差より起こる間欠性の運動阻害やそれに伴う痛みなど、それこそ様々な痛みや運動障害などを発します。
しかし、全ての源は、内閉鎖筋と腸腰部の反射弓の不全です。
従って、変形性股関節症の施術はその整合につきます。
変形性膝関節症
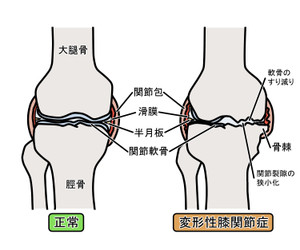
3年整形外科に通ったが改善が認められない膝痛(変形性膝関節症)。曲げ伸ばし、歩行が痛く足を引きずって歩く。60代女性公務員
骨盤からの施術、脳脊髄液循環法と尾骨整復術、変形性膝関節症の専門施術でほとんど痛みがなく改善。約1か月半の施術期間。
尾骨の曲がりが骨盤底筋の収縮を阻害して周辺の骨格筋に影響を与えて働きを悪くし、負担をかけることによって起きている症状の一つ。したがって尾骨整復術でほとんど痛みがないほどの早期のひざ痛の改善が見込まれた。
腰椎すべり症
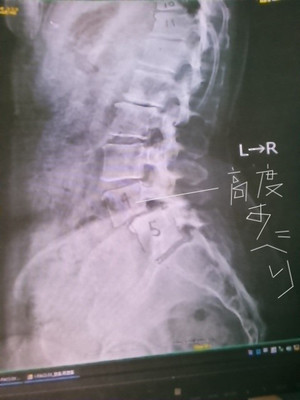
40代女性 東京 介護職
高度腰椎すべり症 2㎝くらい滑っている 2年前から痛みしびれ
座ってられない、前かがみ特に後ろにそれない、腰痛、坐骨神経痛、仙腸関節障害がある
中殿筋と深層脊柱起立筋の神経筋整復術、骨盤整復術、尾骨整復術により約3か月で回復
腰椎椎間板ヘルニア
腰からお尻にかけて鈍い痛みがある」
「疲れるとあしに時々痺れや痛みが出る」
などの比較的症状の軽いケース。
更には、
「腰に痛みが出るとあしにも痛みが出る」
ようなヘルニア予備群もあります。
何故、同じヘルニアで症状の違いが出るのかですが、これは脱出状態の違いによります。
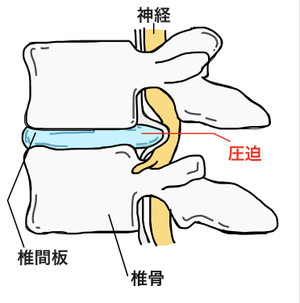
椎間板ヘルニアとは椎間板の中にある髄核が外に飛び出た状態です。
この飛び出た髄核が神経にどう触るかでシビレや痛みの違いが出ます。
頸椎椎間板ヘルニアも同様です。
そして、この椎間板ヘルニアは決して珍しいものではなく、ごく一般的に見受けられる疾病です。
椎間板ヘルニアの発症の背景
人は25歳を過ぎると椎間板の中の水分が減少に転じ、中年期になると減少は更に進み、その分、椎間板の強度はもろくなっています。
もともと、この椎間板は弱い組織で、わずか6キログラムの外力が直接かかると破壊されます。
人の体重は何十キログラムとあり、立ち座りを始とし、動くとき、椎間板へ向かう外力は軽くても100キログラムは超えます。
わずか6キログラムの力しか耐えられない椎間板が通常、何故無事かですが、それは筋肉が椎間板にかかりそうな外力を殆ど全部引き受けているからです。
筋肉がこの仕事をちゃんと出来なくなると、椎間板が危なくなり、その結果は椎間板が狭くなります。
このような状態のとき、椎間板を守っているはずの筋肉が逆に椎間板にもたれかかるような事になると椎間板の内圧が必然的に上昇していきます。
これが椎間板ヘルニアの発症背景です。
椎間板ヘルニアの施術方法
この椎間板の内圧が上がりすぎるとパスカルの原理で髄核が外に押し出され、椎間板ヘルニアを発症させます。
従って、このヘルニア髄核を取り除けば治癒します。
そこで取り除く方法ですが、ヘルニアはパスカルの原理で出ている訳ですから、これを逆転させれば戻ります。
つまり、内外の圧力差を逆にすれば良い訳で、方法は筋肉を利用し、それを行います。
椎間板ヘルニア治療の状況
日本を除く世界の医療先進国は総じて、その方法でヘルニアを解消しています。
手術に至るケースは僅か1パーセントにしか過ぎません。
ところが我が国では結果的に手術に至るケースが圧倒的に多くなっています。
手術をしなくてもよい疾病は手術せずに治すべきです。
椎間板ヘルニアは、首・腰を問わず施術法で改善できます。
椎間板ヘルニアの改善期間
ただし、椎間板ヘルニアの症状は激症状から緩慢型まで様々で、同じヘルニアでも治癒に至るまでの経過や期間に個人差があります。
特に、腰椎椎間板ヘルニアはその傾向が強くあらわれます。
症例
下の物を取ろうとしてギクッとなってからふくらはぎが痛くなり脊椎科に受診。右腰椎椎間板ヘルニアと言われ即、椎間板を取り除く手術をしたが終わった後返って痛くなり、ふくらはぎとお尻も痛くなった。再度2回目手術し3週間の入院。2週間後最初と同じ痛みに戻った。3回目の手術と言われたがお金も100万円近くかかっているので他に方法はないかと当院へ。50代男性会社員
初回、坐骨神経が通る梨状筋や大腿方形筋を緩め、下腿の腓骨脛骨間の筋膜を緩めたら寝てるときは痛みがなくなり、立つと痛みはでたが施術する前よりかは良い。
弾発指(ばね指)
お産後の20代の女性、園芸で働く40代女性、パソコン作業の50代男性、製本作業の60代女性、自転車をよく乗る70代女性、すべて曲げたら戻らない又は自動では戻らなく、医療機関で手術しかないと言われた方も含め、すべての方が良くなりました。期間は症状個人差で異なります。
屈筋腱炎〔弾発指〕
屈筋腱炎〔弾発指(ばね指)〕は滑液に起因するタイプと神経レベルに起因するタイプ、或いは、外傷性の三種類に分類されます。
ばね指は、橈骨神経のレベル低下を背景として、橈側手根伸筋や長母指伸筋など母指伸筋群と橈側手根屈筋や長母指屈筋などの屈筋群が円滑な反射弓を形成できない場合に発症します。
他の屈筋腱炎も同じように伸筋群と屈筋群の反射弓が阻害されたときに発症しますが、
これらは滑液性の疾患が先に現れます。つまり指の腱鞘炎です。
ただ、腱鞘炎との違いは痛みだけでなく、指が曲げづらい、曲げた状態から伸ばしづらい、或いは、曲がってしまった。など指の運動性や形状に滑液特有の顕著な症状が出ることです。
勿論、ばね指も指の運動性に問題があるわけですから、この場合の運動障害は、弾ける感じのもので、滑液性のそれとは違います。
この違いは、
母指は他の指に比べて筋組織が強固に出来ているので、関節への負担が限度を超す前に神経に問題が発生します。
これに対し他の固有指は、筋組織が脆弱なため、指関節に直接負担がかかる仕組みになっていることによります。
それゆえ、腱鞘炎を一旦は経由することになります。
その上、指は代謝も悪く、指が楽なほうへ曲がっていくことになるので、屈筋腱炎と別称します。
ばね指の発症の背景
母指ばね指は、母指を使い過ぎたようなことではまず発症しません。
胸郭での神経圧迫や手根管での橈骨神経圧迫などによる場合が最も多く見られます。
従って、この疾患は、胸郭出口症候群や手根管症候群へ進む可能性がかなりあります。
単純なものでは、肘を屈曲した状態で前腕にジワーッとしたストレスを長期間継続的にかけているような場合に一過性で発症します。
例えば、スーパーで買い物をして荷物を持って帰るときなどがあります。勿論一度や二度では成りませんが、長年の積み重ねに一過性の要因が加わると発症したりします。それに、たまたま長歩きした時などが危険です。
この場合、脇を閉めて手を背屈状態にしていると問題は起きないのですが、殆どの女性は脇を開いて手を真っ直ぐに持っています。
これは、発症の引き金として結構あります。
他の固有指のばね指は、バレーボールやボーリングなどのスポーツ障害か、胸郭出口での神経圧迫、手根管での神経圧迫などによる神経レベルの低下のため、本来なんでもない程度の作業や運動がオーバーワークとして積み重なり、最初に指の腱鞘炎を発症させ、次に二次障害として本格発症させます。
母指ばね指などでの胸郭出口症候群や手根管症候群などによる神経性の場合は、短母指外転筋や短母指屈筋に萎縮が見られるのが特徴です。
ばね指の施術のポイント
母指ばね指は母指伸筋群と母指屈筋群の連携を回復させ、更に、橈骨神経のレベルを回復させねばなりません。
まず母指伸筋群と母指屈筋群の連携回復ですが、ポイントは二箇所、母指と前腕屈筋群です。
とりわけ重要なのは、前腕屈筋群の賦活で、鍵は前腕屈筋群と言う事になります。
他方、神経整合を考えた場合でも部位末梢で見るとやはり同様で、三群有髄神経は全て前腕部に筋支配を置いています。
しかし、胸郭出口等に問題がある場合では胸郭出口症候群の施術も併用する必要が生じ、また、手根管症候群も同様です。
他の固有指のばね指もやはり前腕部が最も重要な施術ポイントです。
神経学的にも同様ですが、滑液の視点から見ると指関節のショックアブソーバーは前腕部の筋群です。また運動性としても同様です。
*屈筋腱炎はいずれのタイプも、筋皮神経、正中神経、尺骨神経、橈骨神経の前枝にバランスよく施術エッセンスが届く必要があります。当然、筋も同様です。したがって、アプローチ時の部位角度やポジショニングがとりわけ重要になります。
屈筋腱膜の癒着解放と手根骨、手指骨の可動域回復。
http://aozora-youtsu.com/2023/12/post-89be.html
腰痛・坐骨神経痛を解消したい方へ
土日・祝日も営業 開業25年の信頼と実績 鶴見駅より徒歩4分 平日20時まで営業 体験談多数掲載中
